家有“糖友”请注意,警惕这个疾病“痛下狠手”
文章来源:中国疾控中心、央视网
发布日期:2025年12月03日
浏览次数:
字体:[大][中][小]
对我国数以亿计的糖尿病患者而言,健康管理是一场持久战。除了日复一日的血糖管理,还要警惕长期疾病状态下,更多健康风险的“入侵”——例如,带状疱疹就可能在暗处“伺机而动”。
近日,由中国疾病预防控制中心(中国预防医学科学院)技术指导,中央广播电视总台央视网发起的联合国糖尿病日健康科普活动之“糖疹联防,稳住血糖”主题公益科普正式开展,旨在呼吁公众、尤其是糖尿病患者等慢病人群,重视糖尿病与带状疱疹之间的共病风险,共筑“糖疹联防”的高墙。
一、糖尿病威胁不止在于本身
可能伴随“共病侵袭”
我国总患糖尿病人数庞大,且近年来仍在持续增加。糖尿病的威胁不止在其本身,长期血糖控制不佳所带来的“连锁反应”也不可忽视,肾脏病、心血管疾病、神经病变、下肢动脉病变等均可能“伴随而来”。
其中,还有一类易被忽视的危害亦“徘徊”在糖尿病患者身边:病毒感染在糖尿病患者中较为常见,带状疱疹便是其中的一大代表。
其实,带状疱疹风险本就“潜伏”在广大人群中,而对糖尿病等慢性病患者而言,风险尤甚。血糖高本身就会导致抵抗力下降,病毒就特别容易趁虚而入。研究显示,糖尿病患者得带状疱疹的风险比普通人更高。
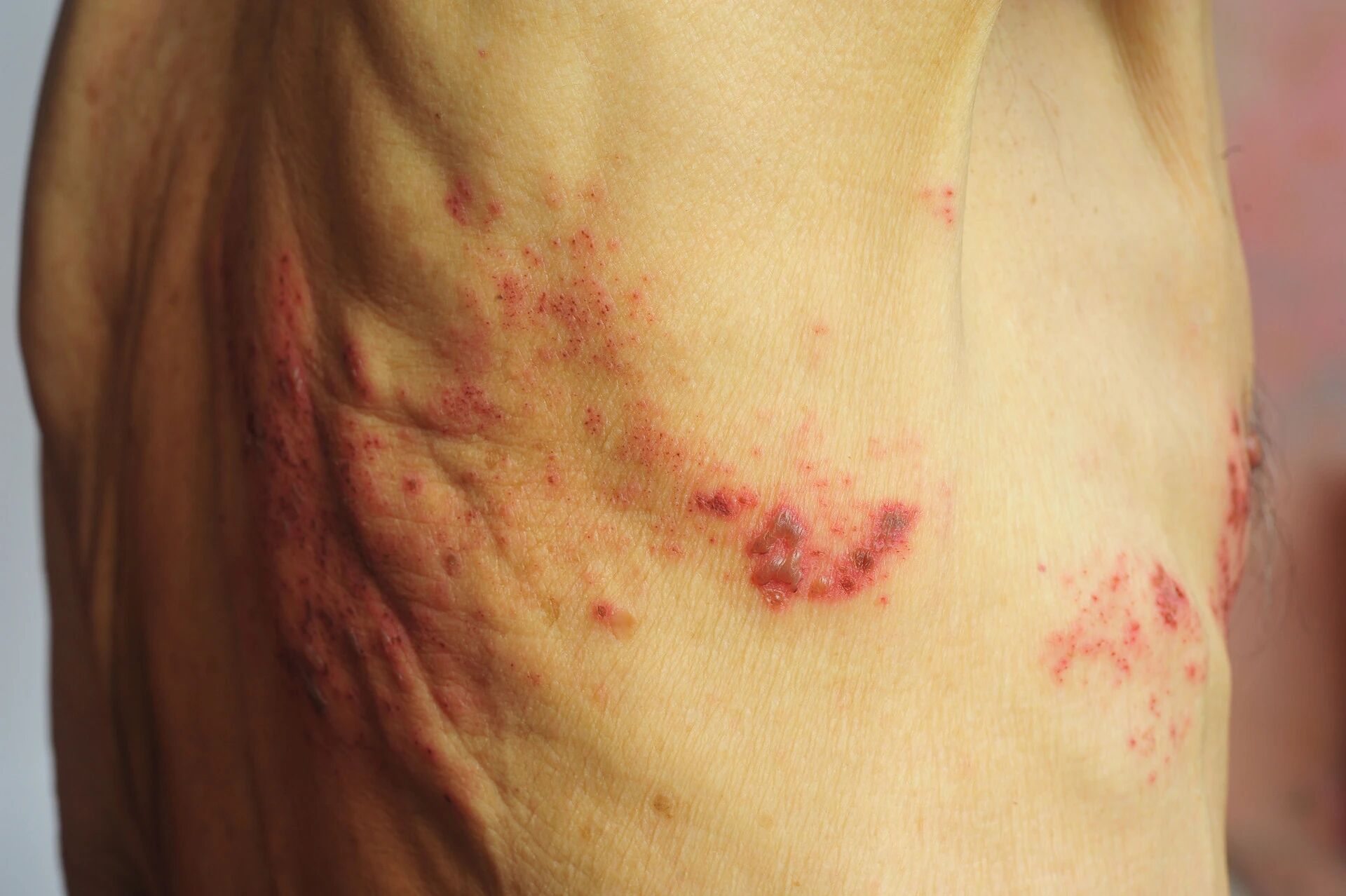
二、当糖尿病遭遇带状疱疹
危害升级痛上加痛
拆解共病风险,先要一一破解、了解带状疱疹的“真面目”。“疼痛”是带状疱疹的特征之一,疼痛级别有时可达到分娩痛,部分患者水疱消退后,疼痛可以持续存在。其原因在于病毒侵犯了神经,导致神经炎症,并诱发中枢敏化。有患者十年、二十年依然会存在神经痛,因此从患者个体、从家庭、从社会视角,这都是一个具有危害的疾病。
糖尿病患者罹患带状疱疹后,感受到的疼痛会更强烈,且可能引发更多问题。疼痛作为一种应激反应,本身就会影响血糖;且带状疱疹往往让患者无法好好休息,也会影响血糖控制。有研究显示,部分糖尿病患者得了带状疱疹以后血糖控制会恶化。
血糖控制不好,患带状疱疹的风险增加;得带状疱疹后,又会让血糖控制更加不好。两者之间的双向影响就像一个恶性循环。
作为中老年人群的高发疾病,在我国人口老龄化进程加快的背景下,糖尿病和带状疱疹叠加伤害的“辐射面”亦可能不断扩大。关注共病风险、主动防控,也成为中老年人群及其家庭的“健康必修课”。

三、糖疹联防,获取
健康管理的“科学护身符”
对健康而言,能防患未然总是好于亡羊补牢。针对带状疱疹的预防,一种是提高抵抗力,比如保持情绪稳定,注意个人生活习惯等;另一种则是接种带状疱疹疫苗,它对于人群有较好的保护作用,也得到了临床研究的证实。对患带状疱疹风险较高的人群,如慢病患者而言,积极预防的意义也更大。
正如国家积极倡导“三高共管”,针对糖尿病等慢性病影响因素复杂的问题,比起仅关注单一疾病的治疗,推动联防共管,更能严守健康防线。
实现共病联防的路径也正逐步清晰。例如,三级医疗体系需要统一管控思路并各自发挥职能,借助目前的城市紧密型医疗集团和县域医共体的构架,有助于实现带状疱疹的早发现、早治疗和全周期管理。同时,疾病联防亦需要各方参与、各种资源汇聚,其中政策的支持、公众对疾病认识的强化,都是重要的“拼图”。
以主动联防意识加持,为自己的健康负责,才能更好地稳住血糖,稳住慢性病管理的防线,稳住幸福、有质量的生命未来。



 无障碍浏览
无障碍浏览
 长者浏览助手
长者浏览助手





