这些位置长了息肉,一定要当心!尤其这种几乎 100% 会癌变
文章来源:中国疾控中心
发布日期:2025年11月24日
浏览次数:
字体:[大][中][小]
体检报告上,最让人摸不着头脑的几个词之一,可能就是“息肉”。
胃息肉、肠息肉、胆囊息肉……光是看到名字,就让人心里犯嘀咕:“这玩意儿严重吗?”“需要切掉吗?”“会不会变成癌?”
今天,我们就来聊聊各种息肉,还有那些一定要小心的息肉,尤其有一种肠息肉,几乎 100% 会癌变。
息肉到底是什么?
简单来说,息肉就是长在黏膜表面的小疙瘩,就像皮肤上的小痣一样,但它长在身体的内部,比如胃、肠道、胆囊、子宫、鼻腔等部位。
从医学上看,息肉不是一种特定的疾病,而是组织异常增生的结果。它可能是炎症引起的,也可能是基因突变导致的。
大多数息肉都是良性的,不需要立即处理。不过由于息肉是向外生长的,因此有可能堵塞管腔造成症状,并且部分息肉存在变为恶性的可能,因此我们需要辨别哪些息肉可以继续观察,哪些息肉需要及时处理。
不同部位的息肉需要注意的地方也不一样,这里我们就分别讲一讲不同部位息肉的特点及注意事项。
肠道息肉
小肠息肉相对罕见,息肉主要发生在大肠(结直肠),最常用的分类方式是巴黎分类,从形态上将大肠息肉分为了 6 类,对应了不同的恶性风险:
· 0-Ip(有蒂型):恶性风险较低。
· 0-Is(广基型):恶性风险较高。
· 0-IIa(浅隆起型):恶性风险较低。
· 0-IIb(平坦型):恶性风险较低。
· 0-IIc(浅凹陷型):恶性风险较高,6~10mm 的病变风险超过 40%,大于 20mm 的病变风险约为 90%。
· 0-III(溃疡性或凹陷性型):几乎所有此类病变都包含高级别癌症。
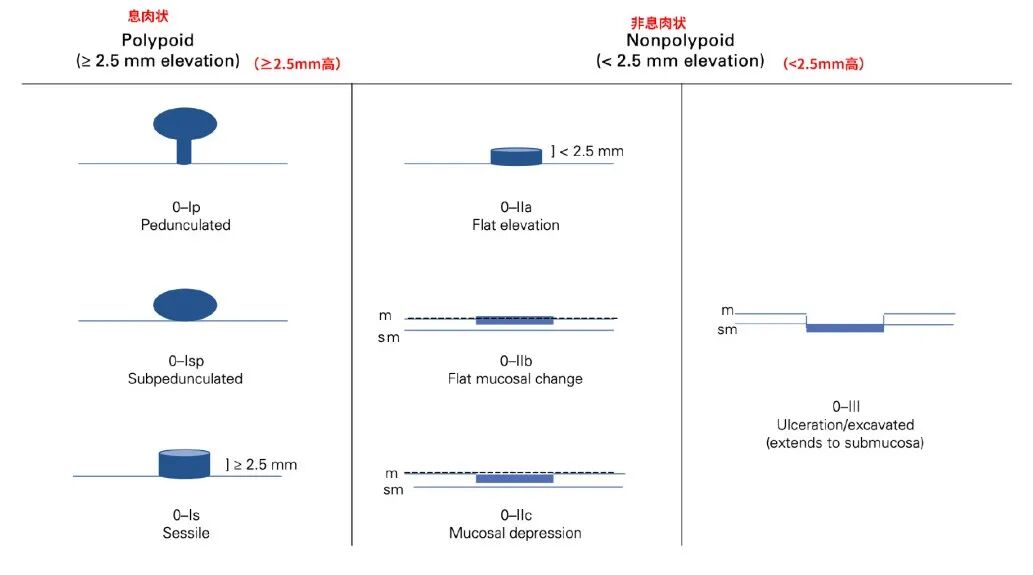
M=粘膜层;SM=粘膜下层
· 家族性腺瘤性息肉病(FAP):由 5q 号染色体上的 APC 基因突变引起,100% 会发展为结肠癌,未经治疗的患者多在 35~40 岁发展为癌症。
· MUTYH 相关息肉病(MAP):由 MUTYH 基因的双等位基因突变引起,未经治疗的患者到 70 岁时患结直肠癌的累积风险估计为 80%。
· Peutz-Jeghers 综合征:由 19p 染色体上 STK11 基因突变所致,全消化道,包括小肠也会出现息肉,会明显增加结直肠癌、乳腺癌、胰腺癌等癌症的风险。
· 家族性幼年性息肉病:由 SMAD4、BMPR1A 等基因突变引起,即在消化道发现多个幼年性息肉,极大增加了患结肠癌的风险。
胃息肉
良性息肉
中性息肉
恶性息肉
鼻息肉
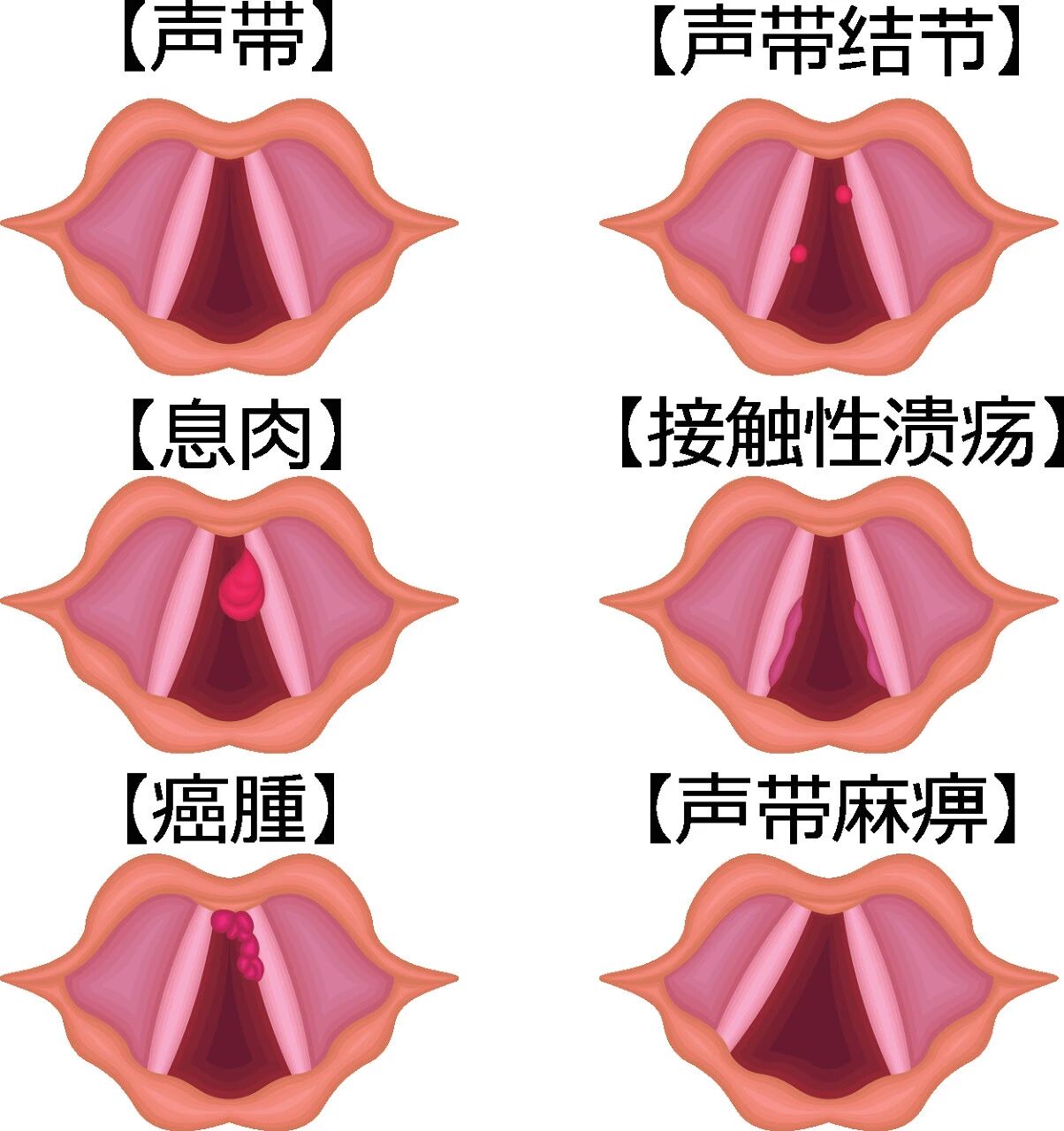
声带息肉
子宫息肉
胆囊息肉
(1)考虑恶变:息肉直径大于 1cm,单发,宽基底,富血供,进行性增大,肿瘤标志物升高等情况;
(2)有明显症状:右上腹胀痛、腹泻、恶心、呕吐等症状;
(3)合并其他胆囊疾病:合并胆囊结石、胆囊炎等其他需要胆囊切除的疾病。
息肉并不意味着一定会癌变,大多数息肉是良性的,只有少数在特定条件下可能会发展为癌症。发现息肉后不用惊慌,关键是判断风险,采取合适的应对策略。对于高风险息肉,要尽早切除;而低风险息肉,可以在医生的建议下定期观察,避免不必要的手术。



 无障碍浏览
无障碍浏览
 长者浏览助手
长者浏览助手





